بررسی اجمالی
تراکئوستومی یک راه هوایی ایجاد شده با جراحی است که با یک لوله تنفسی یا لوله تراکئوستومی باز نگه داشته می شود. لوله مستقیماً از طریق یک برش در گردن وارد نای می شود. تراکئوستومی را می توان با یک روش جراحی باز یا یک روش اتساع از راه پوست ایجاد کرد و می تواند در اتاق عمل یا کنار بالین بیمار انجام شود. روش باز شامل تشریح بافت پیش تراشه قدامی و قرار دادن لوله تراکئوستومی تحت تجسم مستقیم است. تکنیک از راه پوست را می توان با استفاده از تکنیک سلدینگر اصلاح شده و راهنمایی برونکوسکوپی به سرعت و ایمن در کنار بالین انجام داد. این روش با عوارض خونریزی کمتری نسبت به تراکئوستومی باز و عوارض طولانی مدت مشابه همراه است.
موارد مصرف و موارد منع مصرف
تراکئوستومی باید در بیماران مبتلا به نارسایی حاد تنفسی که به تهویه مکانیکی طولانی مدت نیاز دارند - که به عنوان تهویه برای 7 روز یا بیشتر تعریف می شود - و انتظار می رود بهبودی معنی داری داشته باشند، در نظر گرفته شود. 3 نشانه های اضافی شامل انسداد راه هوایی فوقانی (از جمله فلج تارهای صوتی)، نیاز به محافظت از راه هوایی در بیماران مبتلا به بیماری هایی مانند بیماری عصبی یا آسیب مغزی تروماتیک، و نیاز به بهداشت ریوی موثرتر، از جمله استفاده از مانورها و روش های استخدام است. برای پاکسازی مجاری هوایی از ترشحات
نه تراکئوستومی قبلی و نه سایر انواع جراحی گردن منع مصرف ندارند. در واقع، تراکئوستومی از راه پوست ممکن است در بیمارانی که صفحات جراحی آنها اعوجاج یافته است ترجیح داده شود. موارد منع مطلق تراکئوستومی از راه پوست شامل بی ثباتی دهانه رحم، انعقاد کنترل نشده و عفونت در محل قرار دادن برنامه ریزی شده است. موارد منع نسبی شامل آناتومی دشوار (گردن کوتاه، چاقی مرضی، حداقل کشیدگی گردن یا انحراف نای) و بیماری شدید تنفسی است که منجر به ناتوانی در تحمل دورههای آپنه یا از دست دادن تهویه با فشار مثبت میشود.
اصلاحات رویه در بیماران مبتلا به کووید-19
تراکئوستومی از راه پوست در بیماران مبتلا به بیماری کروناویروس 2019 (کووید-19) شامل استفاده از فلج عصبی عضلانی کامل برای به حداقل رساندن رفلکس سرفه و شامل دورههایی از آپنه است که مدار تهویه باز در نظر گرفته میشود. این روش به یک تیم بسیار تخصصی نیاز دارد که تعداد پرسنل مورد نیاز و استفاده از تجهیزات حفاظت شخصی کامل (PPE) را به حداقل برساند.
تجهیزات
انجام تراکئوستومی در کنار تخت نیاز به داروهای آرام بخش و فلج، برونکوسکوپی انعطاف پذیر (ترجیحاً برونکوسکوپی ویدئویی، زیرا به همه پرسنل اتاق اجازه می دهد موقعیت لوله داخل تراشه دهان را تجسم کنند)، یک ضمیمه برونکوسکوپی برای ونتیلاتور، روان کننده سیلیکونی است. که به برونکوسکوپ اجازه می دهد به راحتی از لوله داخل تراشه دهان عبور کند، سالین، روان کننده جراحی، ابزار تشریح (مانند پنس لوزه یا هموستات خمیده)، لوله تراکئوستومی و یقه تراکئوستومی، و کیت تراکئوستومی از راه پوست. این کیت به طور کلی شامل یک تیغه جراحی شماره 15، یک سوزن معرفی کننده، یک سیم راهنما، یک گشادکننده نای کوچک، یک غلاف محافظ، یک گشادکننده پیشرونده تراشه تک مرحله ای، یک تروکار بارگیری نای و یک سرنگ کوچک با نوک لغزش است.
اندازه لوله تراکئوستومی انتخاب شده باید برای بیمار مناسب باشد. کیت های تراکئوستومی از راه پوست برای استفاده با یک لوله تراکئوستومی تخصصی که روی دیلاتور بارگذاری می شود، طراحی شده اند. با این حال، در عمل، هر لوله تراکئوستومی را می توان به روش از راه پوست وارد کرد. یک لوله نازک و انعطاف پذیر تراکئوستومی مفید است زیرا قطر راه هوایی را به حداکثر می رساند و در عین حال فشار روی دیواره تراشه را به حداقل می رساند.
آماده سازی
به حداقل رساندن قرار گرفتن پرسنل مراقبت های بهداشتی با روش های تولید آئروسل هنگام درمان بیماران مبتلا به کووید-19 بسیار مهم است. برای انجام ایمن تراکئوستومی از راه پوست، حداقل سه پرسنل پزشکی باید حضور داشته باشند: جراح کنار بالین، یک برونکوسکوپیست و یک درمانگر تنفسی. تراکئوستومی از راه پوست به عنوان یک روش تولید آئروسل در نظر گرفته می شود. همه پرسنل حاضر در اتاق باید از PPE استفاده کنند و باید سیاست های مؤسسه خود را در مورد استفاده از PPE در طی مراحل تولید آئروسل رعایت کنند.
موقعیت یابی بیمار و ارائه دهنده
بیمار باید در وضعیت خوابیده قرار گیرد. قرار دادن یک رول شانه در زیر کتف بیمار می تواند به گسترش گردن و بهبود قرار گرفتن در معرض قدامی گردن کمک کند. در صورت نیاز، سر بیمار باید توسط یک حوله یا بالش کوچک حمایت شود. جراح باید بتواند در حالت ایستاده به راحتی به گردن بیمار دسترسی داشته باشد. ارتفاع تخت باید در صورت نیاز تنظیم شود.
اعضای تیم باید به گونه ای در اطراف تخت قرار بگیرند که به آنها اجازه دهد مراحل لازم را به صورت ایمن، مؤثر و کارآمد انجام دهند. درمانگر تنفسی باید در سر تخت بایستد، یک موقعیت که امکان کنترل مستقیم راه هوایی را فراهم می کند و دسترسی به ونتیلاتور را فراهم می کند. برونکوسکوپیست باید در سمت چپ بیمار، در کنار چرخ دستی برونکوسکوپی و مانیتور ویدئو قرار گیرد. اگرچه جراح عموماً در سمت راست بیمار قرار می گیرد، با دید مستقیم از مانیتور برونکوسکوپی، یک جراح چپ دست ممکن است ترجیح دهد در سمت چپ بیمار باشد و برونکوسکوپیست در سمت راست باشد.
شناسایی نشانه های تشریحی )آناتومیکال)
شکل 1.
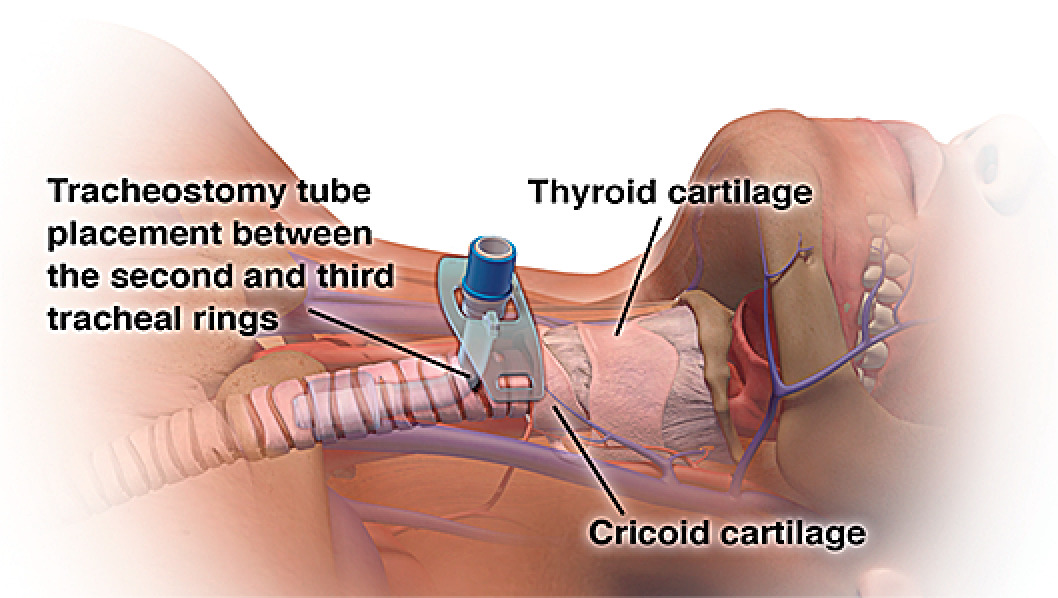
آناتومی تراشه و محل قرار دادن لوله تراکئوستومی.
گردن را لمس کنید تا علائم اصلی آناتومیک را شناسایی کنید. اینها شامل غضروف تیروئید، غضروف کریکوئید و شکاف جناغی است. محل ایده آل برای قرار دادن لوله تراکئوستومی بین حلقه دوم و سوم نای است (شکل 1). گردن را لمس کنید تا نبض یک سرخرگ بی نام بلند را شناسایی کنید که ممکن است بر ناحیه برش برنامه ریزی شده پوشانده شود. تراکئوستومی باز در بیمارانی که دارای شریان بی نام بالا سوار هستند ترجیح داده می شود.
روش
قبل از شروع این روش، تیم باید برای تأیید هویت بیمار و روشی که باید انجام شود، یک تایم اوت در نظر بگیرند. پس از تایم اوت، پرستار بیمار باید یک عامل فلج کننده کوتاه اثر و در صورت لزوم آرامبخش اضافی تجویز کند. فلج ناکافی خطر خروج ناخواسته لوله را در هنگام دستکاری لوله داخل تراشه افزایش می دهد. پس از تجویز دارو، پرستار باید برای به حداقل رساندن تماس از اتاق خارج شود، اما باید فوراً در دسترس باشد و در صورت نیاز به کمک، آماده ورود مجدد به اتاق باشد.
گردن قدامی را استریل کنید و آن را بپوشانید، مطمئن شوید که دراپ اجازه دسترسی آسان به لوله داخل تراشه دهان را می دهد. یک برش عمودی 2 تا 3 سانتی متری در گردن ایجاد کنید که مستقیماً روی نای و زیر غضروف کریکوئید قرار دارد. تا زمانی که نای قابل لمس باشد، بافت پیش تراشه را با یک ابزار تشریح کنده کنید. در بیمارانی که نیاز به ضد انعقاد درمانی دارند یا در آنها خطر خونریزی وجود دارد، ممکن است توصیه شود که یک نخ بخیه در اطراف محل برش تراکئوستومی قرار داده شود. بخیه کیف پول در این مرحله قرار می گیرد اما بسته نمی شود. هنگامی که لوله تراکئوستومی قرار داده شد، کنترل هموستاتیک اضافی را فراهم می کند. بخیه به طور کلی در روز دوم پس از عمل در صورتی که هیچ نشانه ای از خونریزی وجود نداشته باشد برداشته می شود. خود لوله تراکئوستومی نباید در جای خود بخیه شود. بخیه زدن لوله تراکئوستومی منجر به زخم شدن پوست می شود و از دکانولاسیون ناخواسته جلوگیری نمی کند.
از درمانگر تنفسی بخواهید با قرار دادن ونتیلاتور در حالت آماده به کار، آپنه را القا کند. لوله داخل تراشه دهان را از مدار ونتیلاتور جدا کنید و یک آداپتور برونکوسکوپ را به لوله وصل کنید. برونکوسکوپ را داخل آداپتور قرار دهید، مدار را دوباره وصل کنید و تهویه را از سر بگیرید. برونکوسکوپ را وارد راه هوایی کنید. نای را به طور خلاصه بررسی کنید و هرگونه ترشح انسدادی را پاک کنید.
هنگامی که همه اعضای تیم برای ادامه کار آماده شدند، برونکوسکوپ را به داخل لوله داخل تراشه دهانی ببرید تا دوربین با انتهای لوله هماهنگ شود. در آن مرحله، درمانگر تنفسی باید دوباره آپنه را القا کند و سپس کاف لوله را خالی کند. سپس درمانگر تنفسی و برونکوسکوپیست با هم به آرامی لوله و برونکوسکوپ را به طور همزمان بیرون می کشند تا زمانی که نشانه های ساب گلوت قابل مشاهده باشند. لمس نای قدامی توسط جراح می تواند شناسایی این نشانه ها را تسهیل کند. برخی از پزشکان از transillumination (به عنوان مثال، تجسم نور برونکوسکوپی از طریق پوست) برای تسهیل موقعیت لوله استفاده می کنند.
برونکوسکوپ همیشه در داخل لوله داخل تراشه دهان قرار می گیرد تا از کنترل راه هوایی اطمینان حاصل شود. ارتباط دقیق و حرکت هماهنگ بین درمانگر تنفسی و برونکوسکوپیست برای جلوگیری از خروج تصادفی لوله کشی ضروری است.
هنگامی که لوله داخل تراشه دهان به محل مناسب کشیده شد، تراکئوستومی را با استفاده از تکنیک سلدینگر انجام دهید. سوزن معرفی کننده را از طریق دیواره قدامی نای تحت تجسم مستقیم برونکوسکوپی وارد کنید. سوزن باید در سطح حلقه دوم تراشه، عمود بر نای، در حالی که اریب رو به پایین باشد، وارد شود. قرار دادن مورب سوزن در این موقعیت رو به پایین به هدایت سیم راهنما به داخل نای دیستال کمک می کند. بسیار مهم است که از آسیب رساندن به بالون روی لوله داخل تراشه دهان اجتناب شود. در صورتی که وضعیت بیمار از نظر بالینی ناپایدار شود یا در انجام تراکئوستومی مشکل وجود داشته باشد، تا زمانی که بالون دست نخورده باشد، لوله داخل تراشه دهان به سادگی به محل اصلی خود پیش رفته و تهویه طبیعی از سر گرفته می شود. می توان تدارکات یا پرسنل اضافی را جمع آوری کرد. اگر بالون در معرض خطر باشد، توانایی ارائه تهویه با فشار مثبت نیز وجود دارد. یک راه هوایی جدید باید به سرعت با استفاده از تراکئوستومی یا لوله گذاری داخل تراشه دهان با یک لوله سالم ایجاد شود.
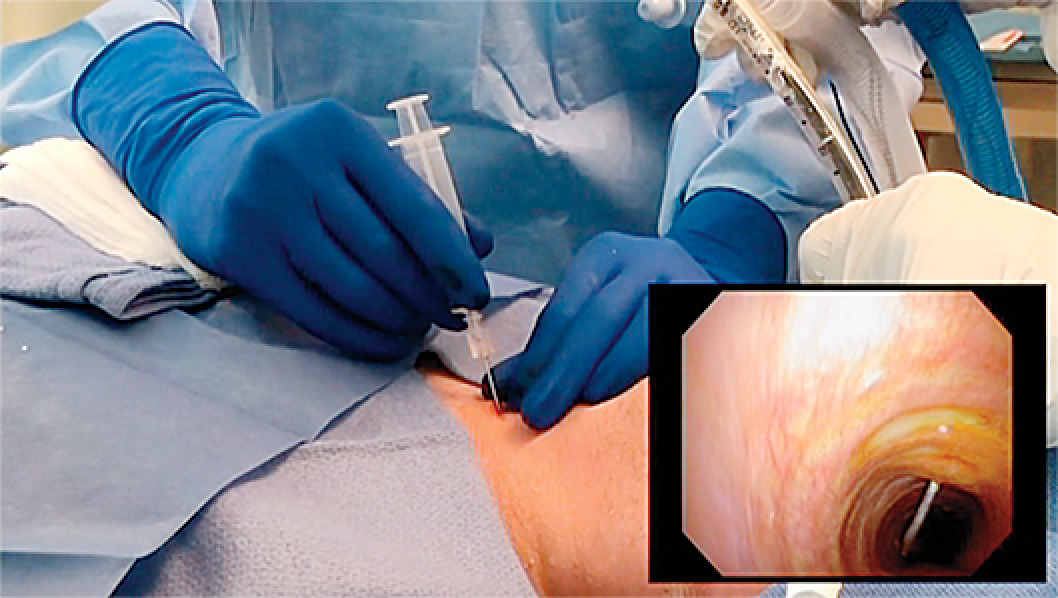
شکل 2. قرار دادن سوزن معرفی کننده و سیم راهنما
سوزن معرفی کننده و سیم راهنما از طریق دیواره قدامی نای
تحت هدایت مستقیم برونکوسکوپی (ورودی) وارد می شود.
شکل 3. اتساع تراشه
گشادکننده نای کوچک روی سیم راهنما برای گشاد شدن دستگاه به جلو کشیده می شود. دیلاتور کوچک نای برداشته می شود، غلاف محافظ بارگذاری می شود (پانل A)، و گشادکننده پیشرونده تک مرحله ای روی سیم راهنما (پانل B) پیش می رود.
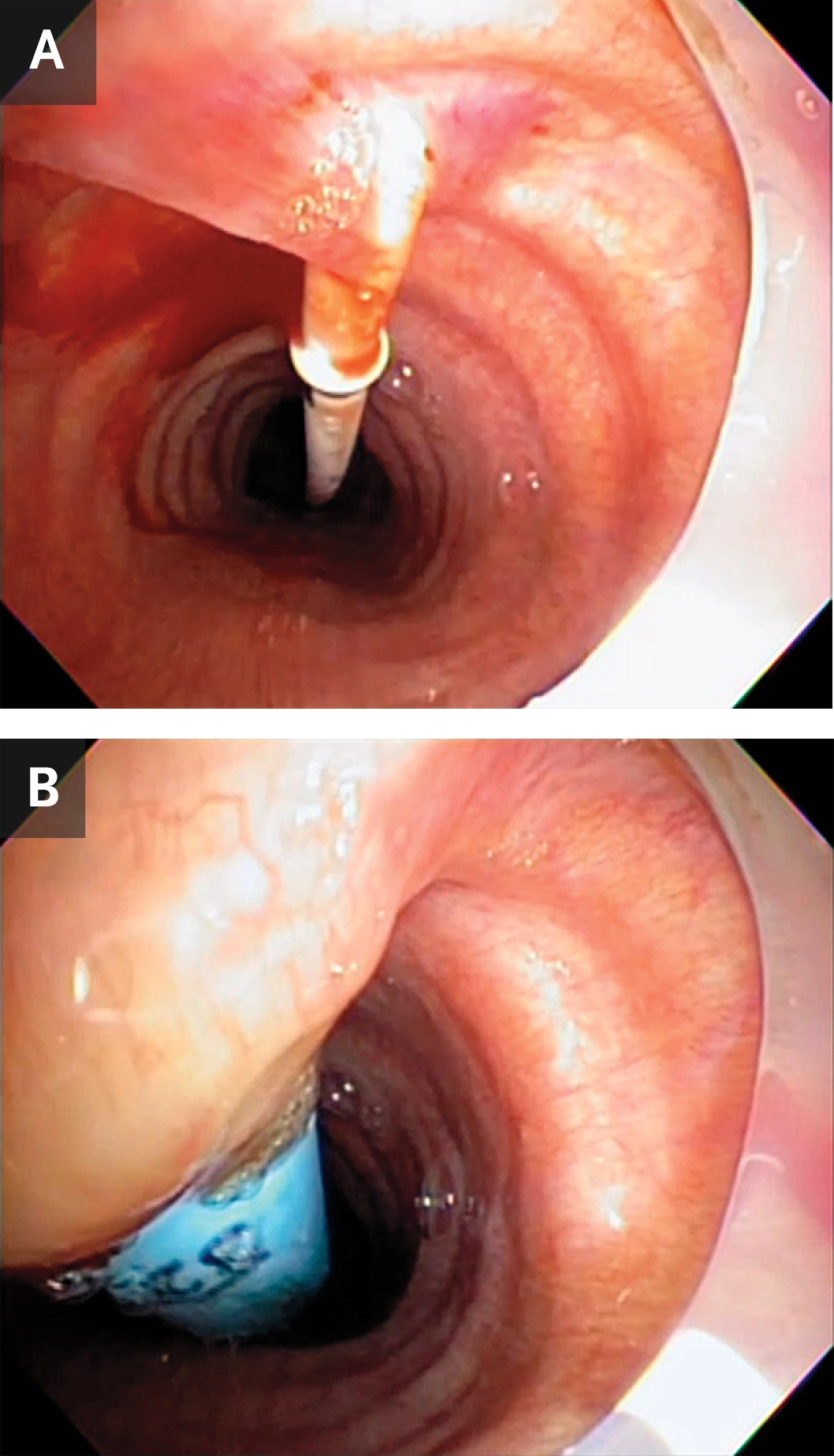
اتساع تراشه.
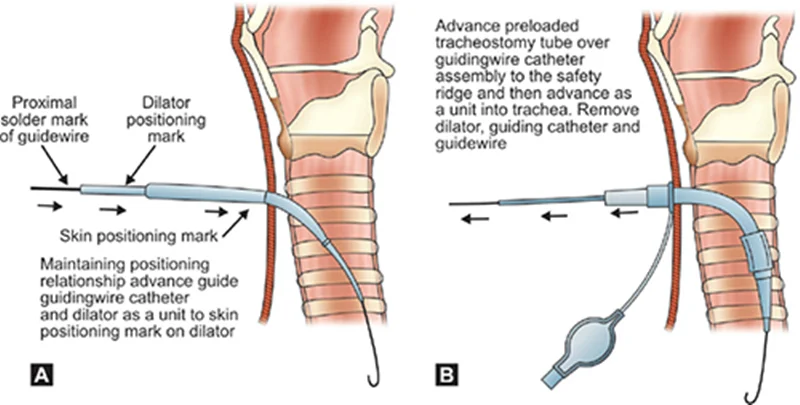
سیم راهنما را از طریق سوزن وارد کنید و آن را در حالی که از سمت دیستال به سمت کارینا پیش می برید، تجسم کنید. سیم را کمی فراتر از کارینا پیش ببرید (شکل 2). سوزن را از روی سیم بردارید و سیم را همیشه در داخل نای نگه دارید. گشاد کننده نای کوچک را روی سیم بکشید تا دستگاه گشاد شود. دیلاتور کوچک نای را بردارید و با غلاف محافظ بارگذاری شده، گشادکننده پیشرونده تک مرحله ای را روی سیم پیش ببرید (شکل 3). گشادکننده پیشرونده را بردارید، سیم و غلاف محافظ را در جای خود نگه دارید. (علامت گذاری در کنار گشادکننده پیشرونده عمقی را که در آن وارد شده است هدایت می کند.) سپس یک لوله تراکئوستومی با اندازه مناسب را مستقیماً روی سیم و غلاف محافظ داخل نای قرار دهید. اگر از لوله تراکئوستومی انعطاف پذیر استفاده می کنید، لوله را با منحنی به سمت سر بیمار وارد کنید. هنگامی که لوله در نای بیمار مشاهده شد، لوله را 180 درجه بچرخانید. این کار لوله را در جهت طبیعی خود قرار می دهد و از ایجاد صفحه پیش تراشه جلوگیری می کند. روش دیگر، یک لوله تراکئوستومی غیر قابل انعطاف را می توان بر روی یک تروکار قرار داد و روی سیم و غلاف محافظ به داخل نای فرستاد.
هنگامی که لوله در جای خود قرار گرفت، غلاف محافظ، سیم و تروکار را بردارید (در صورت استفاده)، کاف تراکئوستومی را باد کنید، مدار را به لوله تراکئوستومی متصل کنید و تهویه را از سر بگیرید. وجود دی اکسید کربن انتهای جزر و مدی قرار گرفتن در راه هوایی را تایید می کند. روش دیگر، برونکوسکوپ را می توان از طریق لوله تراکئوستومی مجددا وارد کرد تا به صورت بصری قرار گرفتن در داخل راه هوایی را تایید کند. موقعیت تراکئوستومی باید با سر بیمار در حالت فلکشن و اکستنشن تایید شود. تنها در این صورت باید لوله داخل تراشه دهانی برداشته شود.
هنگامی که جایگذاری رضایت بخش تایید شد، لوله تراکئوستومی را با یقه تراکئوستومی محکم کنید. اگر بخیه کیفی گذاشته شد، بخیه را ببندید تا برش پوست اطراف تراکئوستومی بسته شود. هنگامی که بیمار به طور مناسب از طریق یک لوله تراکئوستومی ایمن تهویه شد، لوله داخل تراشه دهان ممکن است خارج شود.
از دست دادن راه هوایی
جدی ترین خطر رویه ای مرتبط با لوله گذاری داخل تراشه از دست دادن راه هوایی است. این معمولاً به یکی از دو روش رخ می دهد: بیمار در حین دستکاری لوله تراشه سرفه می کند یا بالون روی لوله آسیب دیده است. فلج عصبی عضلانی کافی باید از سرفه کردن بیمار جلوگیری کند. یک بالون دست نخورده برای ایمنی این روش بسیار مهم است. اگر وضعیت بیمار ناپایدار شود یا اگر در گذاشتن تراکئوستومی مشکل وجود داشته باشد، لوله داخل تراشه دهان باید به محل اصلی خود کشیده شود و تهویه از سر گرفته شود. اگر بالون در معرض خطر باشد، تهویه با فشار مثبت به خطر می افتد. یک راه هوایی جدید باید به سرعت با ایجاد تراکئوستومی یا با جایگزینی لوله تراشه آسیب دیده با یک لوله سالم از طریق لوله گذاری داخل تراشه ایجاد شود.
مراقبت های بعد
در دوره بلافاصله پس از عمل، استومای تراشه نیاز به ارزیابی منظم و مدیریت زخم دارد، از جمله تمیز کردن مکرر پوست اطراف استوما و تغییر در پانسمان در صورت نیاز. بهداشت ریوی، از شیر گرفتن از ونتیلاتور، و در نهایت دکانولاسیون باید مطابق با دستورالعمل های سازمانی و وضعیت بالینی بیمار انجام شود. بلوغ استومای نای تقریباً پس از 7 روز اتفاق می افتد، در این زمان لوله تراکئوستومی ممکن است بسته به نیاز بالینی بیمار تعویض یا کوچک شود. تیم جراحی معمولاً اولین چنین تعویضی را انجام می دهد.
در بیماران مبتلا به کووید-19، تمرکز مراقبت های اولیه پس از عمل، اطمینان از به حداقل رساندن تولید آئروسل است. اقدامات موثر عبارتند از باد نگه داشتن کاف، استفاده از کاتتر مکش بسته هنگام پاک کردن راه هوایی، و در صورت امکان، اجتناب از استفاده از اکسیژن مرطوب. در حالت ایدهآل، تخلیه کاف، تعویض لوله تراکئوستومی و شروع یک طرح برای کانولاسیون باید تا زمانی که نتایج آزمایش بیمار برای کووید-19 منفی شود به تعویق بیفتد.
عوارض
عوارض اولیه پس از قرار دادن لوله تراکئوستومی شامل خونریزی و انسداد یا جابجایی لوله تراکئوستومی است. خونریزی شایع ترین عارضه است، اما معمولاً خود محدود شده است یا با استفاده از اقداماتی مانند اعمال فشار یا فشار قابل کنترل است. استفاده از عوامل هموستاتیک روش کیف پولی که در بالا توضیح داده شد ممکن است به کنترل خونریزی از پوست کمک کند.
کانولاسیون ناخواسته و انسداد لوله تراکئوستومی نادر است، اما در صورت وقوع، هر دو را می توان با ایمن کردن راه هوایی از طریق لوله گذاری داخل تراشه مدیریت کرد. اگر انسداد لوله را نتوان با روشهای ساکشن استاندارد برطرف کرد یا اگر لوله از جای خود خارج شد، راه هوایی باید با لولهگذاری تراشه ایمن شود. قرار دادن یک لوله تراکئوستومی جدید از طریق دستگاهی که به طور کامل بالغ نشده است تلاش نمی شود
عوارض دیررس پس از تراکئوستومی شامل فیستول تراکئوینومینیت، فیستول نای مری و تنگی نای است. ایجاد فیستول عارضه نادری است که نیاز به مشاوره جراحی دارد. فیستول های تراکئوینومینیت نادر و تهدید کننده زندگی هستند. در صورت مشکوک شدن به فیستول، باید سریعاً ترمیم جراحی انجام شود، زیرا تنها شانس زنده ماندن را فراهم می کند. 5 فیستول تراکئوازوفاژیال معمولاً در بیماران دارای جسم خارجی مری، مانند لوله تغذیه، رخ می دهد. بیماری برطرف شده است تنگی نای می تواند در هر نقطه از نای، از استومای نای گرفته تا کاف لوله تراکئوستومی رخ دهد. تنگی دهانه ناشی از ضربه وارد کردن لوله یا حرکت بیش از حد در محل ورود است. تنگی کاف مربوط به آسیب ایسکمیک مخاطی ناشی از فشار بالای کاف است. اتساع نای تسکین دهنده است. درمان قطعی نیاز به برداشتن و بازسازی دارد.6
خلاصه
در بیمارانی که نیاز طولانی مدت به تهویه مکانیکی دارند، می توان تراکئوستومی از راه پوست را با خیال راحت در کنار بالین انجام داد. در بیماران مبتلا به کووید-19، این روش را می توان برای به حداقل رساندن تولید آئروسل و قرار گرفتن در معرض کارکنان تغییر داد.
فیلم انجام تراکئوستومی پرکوتانئوس : https://medkara.com/post-17
https://www.nejm.org/doi/full/10.1056/NEJMvcm2014884
https://medkara.com/blog-1/difficult-airway22/ptd1402



دیدگاه خود را بنویسید